Amparo Pérez
Echarle un vistazo, las benzodiacepinas, ansioliticos, droga legal, todo esto..

Exoneración de responsabilidad médica · Solicite su copia · Página principal de la Profesora Ashton
Versión inglesa · Otros idiomas
 |       CAPITULO I - LAS BENZODIACEPINAS: COMO ACTUAN EN EL ORGANISMO Las Benzodiacepinas: Cuál es su mecanismo de acción y cómo suspender la ingestión (El Manual Ashton) • MONOGRAFIA SOBRE EL TRATAMIENTO DE LA SUSPENSION DE LAS BENZODIACEPINAS • Informaciones obtenidas en base a un Estudio Médico llevado a cabo en una clínica para el tratamiento de la adicción a las benzodiacepinas Profesora C Heather Ashton DM, FRCP Ed. revisada en Agosto de 2002 • Indice del Manual Ashton • Temario • Introducción • Capítulo I: Las benzodiacepinas: cómo actúan en el organismo • Capítulo II: Cómo suspender las benzodiacepinas después del uso prolongado • Capítulo II: Programas de reducción lenta de la dosis • Capítulo III: Síntomas agudos y prolongados de abstinencia |
CAPITULO I
LAS BENZODIACEPINAS: COMO ACTUAN EN EL ORGANISMO
LAS BENZODIACEPINAS: COMO ACTUAN EN EL ORGANISMO
Las benzodiacepinas
Potencia
Velocidad de eliminación
Duración del efecto
Acción terapéutica de las benzodiacepinas
Mecanismos de acción
Potencia
Velocidad de eliminación
Duración del efecto
Acción terapéutica de las benzodiacepinas
Mecanismos de acción
Efectos adversos de las benzodiacepinas
Excesiva sedación
Interacciones con otros medicamentos
Deterioro de la memoria
Efectos estimulantes paradójicos
Depresión, embotamiento de las emociones
Efectos adversos en la gente mayor
Efectos adversos durante el embarazo
Tolerancia
Dependencia
Dependencia con dosis terapéutica
Dependencia de dosis elevada bajo receta
Abuso recreativo de las benzodiacepinas
Tabla 1. Las benzodiacepinas y otros medicamentos similaresExcesiva sedación
Interacciones con otros medicamentos
Deterioro de la memoria
Efectos estimulantes paradójicos
Depresión, embotamiento de las emociones
Efectos adversos en la gente mayor
Efectos adversos durante el embarazo
Tolerancia
Dependencia
Dependencia con dosis terapéutica
Dependencia de dosis elevada bajo receta
Abuso recreativo de las benzodiacepinas
Tabla 2. Acción terapéutica de las benzodiacepinas
Tabla 3. Algunos de los costes socioeconómicos causados por el consumo prolongado de las benzodiacepinas
Fig. 1. Diagrama del mecanismo de acción del neurotransmisor natural GABA (ácido gamma aminobutírico) y de las benzodiacepinas en las células del sistema nervioso (neuronas) del cerebro
INFORMACIONES PRELIMINARES
Durante doce años (1982-1994) dirigí una Clínica para el Tratamiento de la Adicción a las Benzodiacepinas para aquellas personas que querían abandonar los tranquilizantes y somníferos que tomaban. Mucho de lo que hoy sé sobre este tema es el fruto de lo que me enseñaron aquellos hombres y mujeres que siempre tuvieron tanta paciencia y coraje. Escuchando con atención las historias de más de 300 "pacientes" y observando cuidadosamente el progreso que iban haciendo (semana tras semana y, en algunos casos, día tras día), poco a poco aprendí lo que implicaba el empleo prolongado de las benzodiacepinas y la posterior suspensión de la ingestión.
La mayor parte de la gente que se dirigía a la clínica había estado tomando benzodiacepinas recetadas por sus doctores desde hacía muchos años, a veces desde hacía más de 20 años. Toda esta gente deseaba dejar de tomar estos fármacos porque no se sentían bien. Se daban cuenta de que, si bien estos medicamentos habían sido eficaces al principio cuando habían sido recetados por primera vez, ahora podría ser que realmente les estuvieran haciendo mal. Acusaban muchos síntomas, tanto a nivel físico como mental. Algunos estaban deprimidos y/o ansiosos; otros padecían de "intestino irritable", o bien tenían afecciones cardíacas o neurológicas. Muchos habían sido examinados en hospitales con pruebas de tipo gastrointestinal, cardíaco y neurológico y casi siempre los resultados eran negativos. A algunos se les había dicho (erróneamente) que sufrían de esclerosis múltiple mientras que varios de ellos habían perdido su trabajo a causa de enfermedades recurrentes.
Desde ese momento, las experiencias de esos pacientes han sido confirmadas por muchos estudios y por miles de pacientes que se dirigían a grupos de apoyo para consumidores de tranquilizantes en el Reino Unido y en otras partes de Europa, y por personas que inútilmente buscaban ayuda en los EE.UU. Lo que es interesante es que eran los mismos pacientes, y no los profesionales que ejercían la medicina, los primeros en darse cuenta de que el uso prolongado de las benzodiacepinas puede causar problemas.
ACERCA DE ESTE CAPITULO
Puede ser que algunos lectores decidan consultar primero el capítulo sobre la reducción de la dosis y posterior supresión de las benzodiacepinas (Capítulo II). Sin embargo, se recomienda a los que quieran entender los síntomas provocados por la reducción y/o suspensión de la dosis y las técnicas para lograrlo (y, por consiguiente, para poder afrontar mejor el proceso de reducción y suspensión de la ingestión) que primero se familiaricen con lo que las benzodiacepinas hacen en el organismo, cómo funcionan, cómo el organismo se adapta al uso crónico del fármaco, y por qué aparecen los síntomas cuando la dosis se reduce o se suspende por completo. Estos son precisamente los temas de los que trata este capítulo.
LAS BENZODIACEPINAS
Potencia. Hay muchísimas distintas benzodiacepinas disponibles (Tabla 1), pero hay grandes diferencias de potencia entre ellas; tal es así que entre una dosis de un tipo de benzodiacepina y la dosis equivalente de otro tipo puede llegar a haber una variación de hasta 20 veces. Por ejemplo, una dosis de 0,5 miligramos (mg) de alprazolam (Xanax, Alplax) es equivalente aproximadamente a 10mg de diazepam (Valium). Por tanto, una persona que tome 6 mg de alprazolam por día, dosis que no es poco frecuente en los EE.UU., está tomando el equivalente de unos 120 mg de diazepam, la cual constituye una dosis muy elevada. Los doctores no siempre han tenido debidamente en cuenta estas diferencias de potencia entre las distintas benzodiacepinas, y probablemente algunos no están de acuerdo con las equivalencias que mencionamos aquí. De todos modos, las personas que toman benzodiacepinas de alta potencia, como el alprazolam, el lorazepam (Ativan) o el clonazepam (Clonopin, Rivotril) tienden a tomar dosis relativamente altas. Esta diferencia de potencia es importante cuando se pasa de una benzodiacepina a otra, por ejemplo, cuando se pasa al diazepam durante el proceso de reducción y suspensión, como se explica en el capítulo siguiente.
Velocidad de eliminación. Existen también grandes diferencias entre las distintas benzodiacepinas en cuanto a la velocidad con la que se metabolizan (en el hígado) y se eliminan (en la orina) (Tabla 1). Por ejemplo, la "vida media" (tiempo que pasa hasta que la concentración plasmática disminuye a la mitad del valor inicial después de una sola dosis) del triazolam (Halcion) es solamente de 2-5 horas, mientras que la vida media del diazepam es de 20-100 horas, y la de un metabolito activo del diazepam (desmetildiazepam) es de 36-200 horas. Esto significa que la mitad de los productos activos del diazepam permanecen en la corriente sanguínea hasta 200 horas después de la administración de una sola dosis. De todos modos, está claro que si la dosis diaria se repite, el producto se acumula y la concentración en la sangre puede llegar a ser muy alta, especialmente en los tejidos grasos. Como muestra la Tabla 1, existe una variación considerable entre distintos individuos en cuanto a la velocidad del metabolismo de las benzodiacepinas.
Tabla 1. LAS BENZODIACEPINAS Y MEDICAMENTOS SIMILARES5
(en horas)1 [metabolito activo] | comercialización2 | aproximada (en mg)3 | |
- Vida media: tiempo que pasa hasta que la concentración en la sangre disminuye a la mitad de su valor máximo después de una sola dosis. La vida media del metabolito activo está indicada entre corchetes. Este tiempo puede variar en forma considerable de un individuo a otro.
- Objetivo de comercialización: a pesar de que todas las benzodiacepinas ejercen una acción similar, generalmente se comercializan como ansiolíticos (a), como hipnóticos (h) o como anticonvulsivos (e).
- Estas equivalencias no coinciden con las que usan otros autores. Sin embargo, como ya se ha dicho, aunque puedan variar de un individuo a otro, están fundadas en la experiencia clínica.
- Estos medicamentos son químicamente diferentes a las benzodiacepinas pero producen los mismos efectos en el organismo y funcionan a través de los mismos mecanismos.
- Todos estos medicamentos están indicados para ser usados solamente por períodos breves (2 - 4 semanas, como máximo).
Duración de los efectos. Sin duda alguna, la velocidad de eliminación de una benzodiacepina tiene una gran importancia, pues ésta determina la duración de sus efectos. Sin embargo, por lo general, la duración de los efectos que se observan es considerablemente menor que la vida media de duración. En el caso de la mayoría de las benzodiacepinas, los efectos visibles generalmente desaparecen después de pocas horas. A pesar de esto, mientras están presentes en el organismo, estas drogas siguen ejerciendo efectos muy sutiles. Estos efectos pueden hacerse más evidentes durante el uso continuado o bien pueden aparecer en forma de síntomas de abstinencia cuando se reduce la dosis o cuando se suspende por completo la toma del fármaco.
Acción terapéutica de las benzodiacepinas. Independientemente de su potencia, de la velocidad de eliminación de las benzodiacepinas o de la duración de sus efectos, la acción de la droga en el organismo es virtualmente la misma en el caso de todas las benzodiacepinas. Esto es cierto en todos los casos, aunque sean comercializadas como ansiolíticos, hipnóticos o anticonvulsivos (Tabla 1). Todas las benzodiacepinas tienen cinco efectos principales que se usan con propósitos terapéuticos: efecto ansiolítico, hipnótico, miorrelajante, anticonvulsivo y amnésico (deterioro de la memoria) (Tabla 2).
Tabla 2. ACCIONES TERAPEUTICAS DE LAS BENZODIACEPINAS (EN CASO DE USO POR PERIODOS BREVES)
| Ansiolítico - para aliviar la ansiedad | - Ansiedad y trastornos de pánico, fobias |
| Hipnótico - para facilitar el sueño | - Insomnio |
| Miorrelajante - para la relajación muscular | - Espasmos musculares, trastornos espásticos |
| Anticonvulsivo - contra los ataques, las convulsiones | - Ataques causados por intoxicación a causa de la ingestión de drogas, algunas formas de epilepsia |
| Amnesia - deterioro de la memoria a breve plazo | - Premedicación antes de operaciones, sedación en de intervenciones de cirugía menor |
Otras aplicaciones clínicas utilizando una combinación de efectos:
Desintoxicación del alcohol
Psicosis acompañada por hiperexcitabilidad y agresividad
Estos efectos, que distintas benzodiacepinas producen en distintos grados de intensidad, hacen que estas drogas posean algunas propiedades medicinales útiles. Pocas otras drogas pueden competir con éstas en cuanto a eficacia, velocidad de inicio de acción y bajo grado de toxicidad aguda. Durante el uso por breves períodos, las benzodiacepinas pueden ser de ayuda, a veces hasta pueden salvar la vida en una amplia gama de trastornos clínicos, como se indica en la Tabla 2. Casi todas las desventajas de las benzodiacepinas son el resultado de su uso prolongado (uso regular por más de algunas semanas). En 1988, el Comité del Reino Unido para la Seguridad de los Medicamentos (The UK Committee on Safety of Medicines) recomendó que, en general, el uso de las benzodiacepinas debe limitarse a breves períodos de tiempo (sólo 2-4 semanas).
Mecanismos de acción. Cualquier persona que luche por suspender la toma de benzodiacepinas se dará cuenta de que, además de los efectos terapéuticos, estas drogas ejercen otros efectos profundos en la mente y en el organismo. Las benzodiacepinas, en efecto, influyen directa o indirectamente en casi todos los aspectos de las funciones cerebrales. Para todo aquél que esté interesado en saber cómo y por qué esto sucede, aquí abajo damos una breve explicación de los mecanismos a través de los cuales las benzodiacepinas son capaces de producir efectos de tan largo alcance.
Todas las benzodiacepinas actúan aumentando la acción de una sustancia química natural del cerebro, el GABA (ácido gamma-aminobutírico). El GABA es un neurotransmisor, es decir, un agente que transmite mensajes desde una célula cerebral (neurona) hacia otra. El mensaje que el GABA transmite es un mensaje de inhibición: le comunica a las neuronas con las que se pone en contacto que disminuyan la velocidad o que dejen de transmitir. Como más o menos el 40% de los millones de neuronas del cerebro responden al GABA, esto significa que el GABA tiene un efecto general tranquilizante en el cerebro: de cierta forma, es el hipnótico y tranquilizante natural con que cuenta el organismo. Las benzodiacepinas aumentan esta acción natural del GABA, ejerciendo de esta forma una acción adicional (frecuentemente excesiva) de inhibición en las neuronas (Fig. 1).
Fig. 1. Diagrama del mecanismo de acción del neurotransmisor natural GABA (ácido gamma-aminobutírico) y de las benzodiacepinas en las células del sistema nervioso (neuronas) en el cerebro
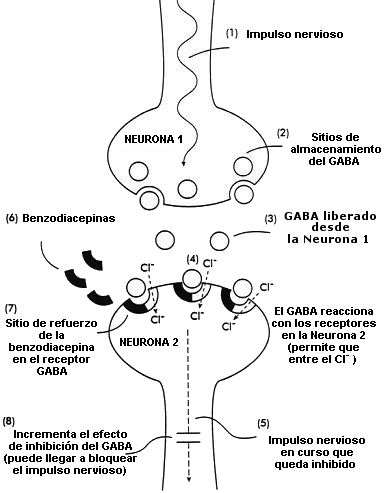
(1,2) Impulso nervioso que hace que el GABA sea liberado de los sitios en que está almacenado en la neurona 1
(3) El GABA liberado en el espacio interneuronal
(4) El GABA reacciona con los receptores de la neurona 2; la reacción permite la entrada de los iones de cloruro (Cl-) en la neurona
(5) Este efecto inhibe o detiene el progreso del impulso nervioso
(6,7) Las benzodiacepinas reaccionan con el sitio de refuerzo de los receptores GABA
(8) Esta acción aumenta los efectos inhibidores del GABA; el impulso nervioso en curso puede quedar bloqueado completamente
(3) El GABA liberado en el espacio interneuronal
(4) El GABA reacciona con los receptores de la neurona 2; la reacción permite la entrada de los iones de cloruro (Cl-) en la neurona
(5) Este efecto inhibe o detiene el progreso del impulso nervioso
(6,7) Las benzodiacepinas reaccionan con el sitio de refuerzo de los receptores GABA
(8) Esta acción aumenta los efectos inhibidores del GABA; el impulso nervioso en curso puede quedar bloqueado completamente
La forma en que el GABA transmite su mensaje inhibidor es a través de lo que podríamos llamar un inteligente dispositivo electrónico. Su reacción con los sitios especiales (receptores GABA) ubicados en la parte exterior de la neurona que lo recibe abre un canal, permitiendo así que las partículas con carga negativa (iones de cloruro) entren en la neurona. Estos iones negativos "sobrecargan" la neurona, debilitando la respuesta de la misma a otros neurotransmisores que, en condiciones normales, la excitarían. Las benzodiacepinas también reaccionan en sus propios sitios especiales (receptores benzodiacepínicos) que precisamente están ubicados en los receptores GABA. La combinación de una benzodiacepina con su receptor potencia la acción del GABA, lo cual permite que entre en las neuronas una mayor cantidad de iones de cloruro, aumentando así la resistencia de la neurona a la excitación. Los distintos subtipos de receptores benzodiacepínicos tienen acciones levemente distintas. Uno de estos subtipos, (el alfa 1) es el responsable de los efectos sedativos, otro (el alfa 2) es el que ejerce efectos ansiolíticos, mientras que ambos, el alfa 1 y el alfa 2, como también el alfa 5, son los responsables de los efectos anticonvulsivos. Todas las benzodiacepinas se combinan, en mayor o menor grado, con todos estos subtipos y todas aumentan la actividad del GABA en el cerebro.
Como resultado de este incremento de la actividad inhibidora del GABA causada por las benzodiacepinas, disminuye la producción cerebral de neurotransmisores excitativos, incluso se reduce la producción de norepinefrina (noradrenalina), serotonina, acetil-colina y dopamina. Estos neurotransmisores excitativos son necesarios para las funciones involucradas en el estado normal de vigilia y alerta, memoria, tono muscular y coordinación, respuestas emocionales, secreciones de las glándulas endocrinas, control del ritmo cardíaco y de la tensión sanguínea y para muchas otras funciones, todas las cuales pueden ser perjudicadas por las benzodiacepinas. Hay otros receptores benzodiacepínicos, no relacionados con el GABA, que se encuentran en el riñón, colon, células sanguíneas y corteza suprarrenal, y que pueden ser afectados por algunas benzodiacepinas. Estos efectos directos e indirectos son responsables de los bien conocidos efectos adversos causados por el uso de las benzodiacepinas.
EFECTOS PERJUDICIALES DE LAS BENZODIACEPINAS
Excesiva sedación. El exceso de sedación es una manifestación exacerbada, dosis-dependiente, de los efectos básicos sedativos e hipnóticos de las benzodiacepinas. Los síntomas van desde la somnolencia, a la falta de concentración, falta de coordinación, debilidad muscular, mareos y confusión mental. Cuando las benzodiacepinas se toman por la noche como somníferos, la sedación puede persistir al día siguiente como efecto "hangover" (N. del Tr.: término inglés que indica los efectos de una borrachera que se sienten al día siguiente: "resaca") especialmente en el caso de los preparados de eliminación lenta (Tabla 1). Sin embargo, en el lapso de una o dos semanas, se desarrolla un fenómeno denominado de "tolerancia" a los efectos sedativos, y los pacientes ansiosos que toman benzodiacepinas durante el día raramente se quejan de somnolencia, si bien puede haber un deterioro de la capacidad de discernimiento sutil de alto nivel y de algunas funciones de la memoria.
La sedación excesiva persiste por más tiempo y es más marcada en la gente mayor y hasta puede aumentar el riesgo de caídas y fracturas. En el caso de la gente mayor, ha habido casos de estados confusionales agudos con dosis bajas de benzodiacepinas. El exceso de sedación causado por las benzodiacepinas contribuye a aumentar las posibilidades de accidentes tanto en el hogar como en el trabajo, y estudios llevados a cabo en muchos países han demostrado una asociación significativa entre el uso de las benzodiacepinas y el riesgo de accidentes graves de tráfico. Habría que advertirle a la gente que toma benzodiacepinas sobre los riesgos que estas drogas implican cuando se conducen vehículos y se manejan máquinas.
Interacciones de estos medicamentos. Las benzodiacepinas tienen efectos aditivos si se las combina con otras drogas que poseen efectos sedativos, incluyendo otros hipnóticos, algunos antidepresivos (por ej. la amitriptilina [Elavil], la doxepina [Adapin, Sinequan]), los tranquilizantes mayores o neurolépticos (p. ej. la procloperazina [Compazina], la trifluoperazina [Stelazina, Eskazine]), los anticonvulsivos (p. ej. el fenobarbital, la fenitoína [Dilantin], la carbamazepina [Tegretol, Carbatrol]), los antihistamínicos sedativos (p. ej. la difrenidramina [Benadryl], la prometazina [Fenergan]), los opiáceos (heroína, morfina, meperidina), y no menos importante, el alcohol. Habría que avisarle a los pacientes que toman benzodiacepinas que existen interacciones de este tipo. Si se ingieren sobredosis de drogas sedativas, las benzodiacepinas pueden aumentar el riesgo de muerte.
Deterioro de la memoria. Desde hace mucho tiempo, se sabe que las benzodiacepinas causan amnesia, un efecto que se utiliza cuando estas drogas se administran como premedicación antes de operaciones de cirugía mayor o en intervenciones de cirugía menor. La pérdida de la memoria en el caso de acontecimientos desagradables es un efecto positivo en esas circunstancias. Con este propósito, se pueden administrar por vía intravenosa dosis bastante elevadas de un tipo de benzodiacepina de breve acción (p. ej. el midazolam).
Si se administran las dosis orales indicadas para el tratamiento del insomnio o de la ansiedad, las benzodiacepinas también pueden provocar pérdida de la memoria. La adquisición de nueva información es deficiente, en parte debido a la falta de concentración y de atención que el fármaco produce. Además, estas drogas provocan un déficit específico en la memoria "episódica", es decir el recuerdo de eventos recientes, las circunstancias en que sucedieron, así como su secuencia cronológica. Por otro lado, no se producen daños en otras funciones de la memoria (memoria para recordar palabras, capacidad de recordar números telefónicos por unos segundos y para recordar cosas que sucedieron mucho tiempo atrás). El deterioro de la memoria episódica puede provocar pérdidas circunscritas de memoria o "vacíos en la memoria" (blackouts). Se sostiene que en algunos casos, estos olvidos pueden causar comportamientos atípicos, como por ejemplo pequeños robos en tiendas.
A menudo las benzodiacepinas se recetan para el tratamiento de reacciones a estrés agudo. Al principio, estas drogas pueden dar una sensación de alivio en los casos de estrés originados por situaciones catastróficas o desastrosas, pero si su uso se prolonga más allá de algunos días, éstas pueden impedir la adaptación psicológica al trauma que normalmente tiene lugar con el paso del tiempo. En caso de pérdida de un ser querido, las benzodiacepinas pueden impedir el normal desarrollo del proceso de duelo, lo cual puede durar varios años sin que se llegue a resolver en forma satisfactoria. En otros estados de ansiedad, aun en los ataques de pánico y en la agorafobia, las benzodiacepinas pueden inhibir el aprendizaje o la adquisición de estrategias alternativas para afrontar el estrés, incluso pueden obstaculizar los tratamientos de tipo cognitivo-conductuales.
Efectos paradójicos estimulantes. En ciertas ocasiones, paradójicamente, las benzodiacepinas pueden provocar mayor excitación, con un incremento del nivel de ansiedad, insomnio, pesadillas, alucinaciones en la primera fase del ciclo del sueño, irritabilidad, comportamiento hiperactivo o agresivo, y un empeoramiento de las convulsiones en epilépticos. Se han citado casos de excesiva irritabilidad y comportamiento violento, incluso agresiones físicas (y hasta homicidios), especialmente después de la administración por vía intravenosa, pero también después de la administración por vía oral. Son mucho más frecuentes otros episodios menos dramáticos de aumento de irritabilidad y tendencia a las discusiones, y a menudo son los mismos pacientes o sus familias que los relatan. Tales reacciones son similares a las que a veces produce el alcohol. Son extremadamente frecuentes en individuos ansiosos y agresivos, en los niños y en la gente mayor. Esto se puede deber a la caída de barreras psicológicas o a la carencia de mecanismos naturales de inhibición de las tendencias de comportamiento normalmente controladas por las normas sociales. Se han atribuido al uso de las benzodiacepinas algunos casos de violencia física dirigida a los niños, agresividad física para con la esposa y ataques violentos a las abuelas (conocidos en inglés con el nombre de "grandma-bashing").
Depresión, embotamiento de las emociones. Las personas que consumen benzodiacepinas por largos períodos de tiempo, como también los alcoholistas y los adictos a los barbitúricos, se sienten frecuentemente deprimidos, y la depresión puede surgir por primera vez durante el uso prolongado de benzodiacepinas. Las benzodiacepinas pueden causar o agravar la depresión ya existente, tal vez debido a la reducción de la producción cerebral de ciertos neurotransmisores como la serotonina y la norepinefrina (noradrenalina). Sin embargo, la ansiedad y la depresión a menudo coexisten y frecuentemente se recetan las benzodiacepinas en casos mixtos de ansiedad y depresión. A veces parece que estas drogas aumentan las tendencias suicidas en estos pacientes. Entre los primeros 50 pacientes que se dirigieron a mi clínica para el tratamiento de la adicción a las benzodiacepinas (reportados en 1987), diez habían tomado sobredosis de medicamento y requirieron internamiento hospitalario durante su uso crónico de benzodiacepinas; solamente dos de ellos tenían una historia de trastorno depresivo aún antes de que se les hubieran recetado las benzodiacepinas. La depresión desapareció en estos pacientes después de haber suspendido la ingestión de benzodiacepinas por completo y ninguno tomó otras sobredosis durante el período de visitas de control que fue de 10 meses a 3,5 años después de la suspensión En 1988 el Comité para la Seguridad de los Medicamentos del Reino Unido recomendó que "las benzodiacepinas no se deben recetar como único medicamento para el tratamiento de la depresión ni de la ansiedad asociada a depresión. En este tipo de pacientes, pueden precipitar el suicidio".
La "anestesia emotiva", o sea la incapacidad de sentir placer o dolor, es un síntoma común entre los pacientes que hacen uso prolongado de benzodiacepinas. Este embotamiento de las emociones está probablemente relacionado con los efectos inhibidores de las benzodiacepinas en los centros cerebrales de las emociones. Aquéllos que habían consumido benzodiacepinas por períodos prolongados en el pasado lamentaban mucho haber tenido esa falta de respuesta emocional para con otros miembros de la familia – hijos, y cónyuges o compañeros/as – durante el período en que habían tomado estas drogas. El uso crónico de las benzodiacepinas puede ser una causa de falta de armonía familiar y aun de separación.
Efectos adversos en la gente mayor. La gente mayor es más sensible que los jóvenes a los efectos que tienen las benzodiacepinas de deprimir el sistema nervioso central. En la gente mayor, las benzodiacepinas pueden provocar confusión, deambulación nocturna, amnesia, ataxia (pérdida de equilibrio), efectos similares a los del día después de una borrachera ("hangover": resaca) y "pseudodemencia" (a veces erróneamente atribuida a la enfermedad de Alzheimer) y tendrían que ser evitadas cuando sea posible. La mayor sensibilidad a las benzodiacepinas en la gente anciana se debe en parte al hecho que metabolizan las drogas en forma menos eficiente que los jóvenes, de modo que los efectos de estas drogas duran más y así se acumulan con mayor facilidad si se toman asiduamente. Además, incluso cuando el nivel de concentración en la sangre es el mismo, los efectos depresivos de las benzodiacepinas son mayores en la gente anciana, probablemente porque poseen menos células cerebrales y menos capacidad cerebral de reserva que los jóvenes.
Por todos estos motivos, generalmente se aconseja que, en el caso de la gente mayor, la dosis de benzodiacepina prescrita tendría que ser la mitad de la que se receta a los jóvenes y el consumo (como en el caso de los adultos) debería ser solamente a corto plazo (2 semanas). Además, las benzodiacepinas que no tienen metabolitos activos (p. ej. el oxazepam [Serax], el temazepam [Restoril]) se toleran mejor que las que tienen metabolitos de eliminación lenta (por ej. el clorodiacepóxido [Librium], el nitrazepam [Mogadon]). Las equivalencias de potencia de las distintas benzodiacepinas son aproximadamente las mismas tanto para la gente mayor como para los jóvenes (Tabla 1).
Efectos adversos durante el embarazo. Las benzodiacepinas atraviesan la barrera placentaria, y si la madre las ingiere regularmente en los últimos meses del embarazo, aun en dosis terapéuticas, éstas pueden causar complicaciones en el neonato. El feto y el neonato metabolizan las benzodiacepinas muy lentamente, y en el organismo del recién nacido pueden permanecer concentraciones considerables hasta dos semanas después del nacimiento, lo cual da lugar al síndrome del "floppy infant" con hipotonía muscular, exceso de sedación e incapacidad para mamar. También puede desarrollar síntomas de abstinencia después de unas 2 semanas, con hiperexcitabilidad, llanto en tono estridente y dificultades de alimentación.
Si se las administra en dosis terapéuticas, no parece que las benzodiacepinas conlleven un alto riesgo de malformaciones congénitas. Sin embargo, el uso prolongado por parte de la madre puede llegar a retrasar el crecimiento intrauterino del feto y retardar el desarrollo cerebral. Está aumentando la preocupación de que en el futuro estos niños puedan ser propensos al trastorno por déficit de atención, hiperactividad, retraso mental y a trastornos del espectro autista.
Tolerancia. La tolerancia a muchos de los efectos de las benzodiacepinas aparece cuando el consumo es habitual: la dosis inicial de la droga tiene cada vez menos efecto y se necesita una dosis cada vez más elevada para lograr obtener el efecto inicial. Muchas veces esto ha llevado a los doctores a recetar dosis cada vez más altas o bien a añadir otra benzodiacepina, de modo tal que los pacientes terminan tomando dos tipos de benzodiacepinas al mismo tiempo.
A pesar de esto, la tolerancia a las distintas acciones de las benzodiacepinas se va desarrollando con ritmos variables y llega a diferentes niveles de intensidad. La tolerancia a los efectos hipnóticos surge rápidamente y los registros de los ciclos de sueño demuestran que los trazados de la arquitectura del sueño, aun las partes que corresponden a las fases de sueño profundo (sueño de onda lenta) y a la actividad onírica, suprimidas al principio por las benzodiacepinas, vuelven a los niveles de antes del tratamiento después de algunas semanas de consumo habitual de benzodiacepinas. De igual manera, en aquellas personas que consumen el fármaco durante el día por motivos de ansiedad, los efectos de somnolencia desaparecen después de algunas semanas.
La tolerancia a los efectos ansiolíticos se desarrolla más lentamente pero tenemos poca evidencia disponible que demuestre que las benzodiacepinas mantengan su eficacia después de algunos meses de uso. De hecho, las benzodiacepinas pueden incluso agravar estados de ansiedad si se consumen a largo plazo. Muchos pacientes descubren que los síntomas de ansiedad aumentan poco a poco durante los años venideros a pesar de que sigan consumiendo benzodiacepinas continuamente, e incluso pueden aparecer por primera vez ataques de pánico y agorafobia después de años de consumo crónico. Este empeoramiento de los síntomas durante el uso a largo plazo de las benzodiacepinas probablemente se debe al hecho que se desarrolla tolerancia a los efectos ansiolíticos, y de esta forma pueden surgir síntomas de "abstinencia" aun cuando la droga sigue estando presente en el organismo. No obstante, la tolerancia puede no llegar a ser total y los consumidores crónicos del fármaco a veces dicen que éste sigue siendo eficaz, lo cual en parte se puede deber a que la droga suprime los síntomas de abstinencia que aparecerían si se suspendiera la ingestión. A pesar de todo, en la mayoría de los casos estos síntomas desaparecen gradualmente después de la reducción del consumo de benzodiacepinas y de la posterior suspensión. Entre los primeros 50 pacientes que se dirigieron a mi clínica, 10 empezaron a padecer de agorafobia por primera vez mientras tomaban benzodiacepinas. Los síntomas de la agorafobia disminuyeron enormemente en el plazo de un año después de la suspensión, aun en aquellos pacientes que habían permanecido encerrados en sus casas, y ninguno de ellos estaba imposibilitado por la agorafobia cuando se hicieron las visitas de control (de 10 meses hasta 3,5 años después de la suspensión total).
La tolerancia a los efectos anticonvulsivos hace que, por lo general, las benzodiacepinas no sean adecuadas para el tratamiento a largo plazo de la epilepsia. La tolerancia a los efectos motores de las benzodiacepinas puede producirse con una intensidad digna de consideración, y hasta puede suceder que las personas que consumen dosis elevadas no tengan dificultad alguna en andar en bicicleta y en participar en juegos de pelota. Sin embargo, no parece que se produzca tolerancia total a los efectos que estos fármacos tienen en las funciones mnemónicas y cognitivas. Muchos estudios demuestran que dichas funciones quedan afectadas en las personas que usan las benzodiacepinas en forma crónica, y que éstas se recuperan lentamente, aunque a veces de forma incompleta, después de la suspensión de la droga.
La tolerancia es un fenómeno que se produce en muchos casos de personas que ingieren drogas en forma crónica (incluso el alcohol, la heroína y la morfina y el hachís o mariguana). El organismo responde a la presencia continuada de la droga con una serie de mecanismos de adaptación que tienden a superar los efectos de la misma. En el caso de las benzodiacepinas, los cambios que se producen para compensar su presencia tienen lugar en el GABA y en los receptores benzodiacepínicos, los cuales se hacen menos reactivos, de modo que disminuye la acción inhibidora del GABA y la de las benzodiacepinas. Al mismo tiempo, se producen cambios en los sistemas secundarios controlados por el GABA y así se tiende a recuperar la actividad de los neurotransmisores excitativos. La tolerancia a los distintos efectos de las benzodiacepinas puede variar de un individuo a otro, probablemente como resultado de las diferencias en la estructura neurológica y química intrínseca de cada persona, que se reflejan en las características de la personalidad y en la susceptibilidad individual al estrés. El desarrollo de la tolerancia es uno de los motivos por los cuales la gente se hace adicta a las benzodiacepinas, y además prepara el terreno para una mejor comprensión del síndrome de abstinencia, que se describe en el próximo capítulo.
Dependencia. Las benzodiacepinas son drogas que potencialmente provocan adicción: la dependencia psicológica y física se puede producir en un lapso de tiempo que va desde unas semanas hasta meses de uso habitual o repetido. Existen varios tipos de dependencia de las benzodiacepinas, y éstos se superponen entre sí.
Dependencia con dosis terapéutica. La gente que se ha hecho adicta a las dosis terapéuticas de benzodiacepinas generalmente tiene varias de las siguientes características:
- Consumen benzodiacepinas en dosis "terapéuticas" recetadas (generalmente dosis bajas) desde hace meses o años.
- Poco a poco han empezado a "necesitar" benzodiacepinas para desempeñar sus actividades cotidianas normales.
- Han seguido tomando benzodiacepinas a pesar de que haya desaparecido la indicación original que hizo que les fueran recetadas.
- Tienen dificultades en dejar de tomar la droga, o en reducir la dosis a causa de síntomas de abstinencia.
- Si están tomando benzodiacepinas de acción corta (Tabla 1) presentan síntomas de ansiedad entre una dosis y la otra, o sienten deseos poderosos de tomar la dosis siguiente.
- Se dirigen al doctor en forma habitual para solicitar recetas para continuar el tratamiento.
- Se vuelven ansiosos si no consiguen fácilmente tener a disposición la receta siguiente; también puede ser que lleven siempre las pastillas consigo y hasta que tomen una dosis adicional antes de un acontecimiento que les parece puede causar estrés o antes de dormir una noche en otra cama que no es la propia.
- Puede ser que hayan aumentado la dosis con respecto a la que se les había recetado al principio.
- Puede ser que padezcan de ansiedad, pánico, agorafobia, insomnio, depresión y de otros síntomas de tipo físico, que se van agravando a pesar de que sigan tomando benzodiacepinas.
El número de personas en todo el mundo que están tomando benzodiacepinas que les han sido recetadas es enorme. Por ejemplo, en los EE. UU., casi un 11% de un gran grupo de la población que se estudió en 1990 relataba que, de alguna forma, había hecho uso de benzodiacepinas durante el año anterior. Además, parece que aproximadamente un 2% de la población adulta de los EE. UU. (unos 4 millones de personas) ha usado benzodiacepinas recetadas como hipnóticos o tranquilizantes de forma habitual durante 5 a 10 años o aun más. Cifras similares también se aplican al Reino Unido, a la mayor parte de Europa y a algunos países Asiáticos. Una proporción elevada de estos consumidores a largo plazo, al menos hasta un cierto punto, deben ser adictos. No está claro exactamente cuántos lo son; esto depende en cierta forma de cómo se define el concepto de adicción. Sin embargo, muchos estudios demostraron que 50-100 por ciento de los consumidores a largo plazo tienen dificultades para suspender la ingestión de benzodiacepinas a causa de síntomas de abstinencia, cuya descripción se encuentra en el Capítulo III.
Dependencia de dosis elevadas bajo receta. Hay una minoría de pacientes que empiezan a tomar benzodiacepinas con receta y que, a medida que pasa el tiempo, empiezan a "necesitar" dosis cada vez mayores. Al principio, puede ser que convenzan a su propio médico de aumentar la dosis, pero cuando llegan al límite máximo que ese doctor les puede recetar, puede ser que se dirijan a varios otros o incluso a hospitales para lograr obtener más de esos medicamentos que, en realidad, se están ellos mismos "auto-recetando". A veces, este grupo de personas combina este uso indebido de benzodiacepinas con el consumo excesivo de alcohol. Los pacientes que pertenecen a este grupo tienen la tendencia a ser extremadamente ansiosos, deprimidos y puede ser que tengan dificultades en la personalidad. Puede ser que presenten una historia de uso excesivo de alcohol o de otros tranquilizantes. Entre estos pacientes, no es típico el uso ilegal de drogas, pero puede ser que traten de conseguir benzodiacepinas "en la calle" si no pueden conseguirlas por otros medios.
Abuso "recreativo" de benzodiacepinas. El uso recreativo de benzodiacepinas, o sea simplemente por diversión, es un problema que está aumentando. Una gran proporción (30-90 por ciento) de poliadictos en todo el mundo también consumen benzodiacepinas. El uso de las benzodiacepinas en este contexto es debido al deseo de aumentar el "momento de entusiasmo y excitación" que dan las drogas ilegales, especialmente los opiáceos, y para aliviar los síntomas de abstinencia de otras drogas de las cuales abusan (opiáceos, barbitúricos, cocaína, anfetaminas y alcohol). Aquellos pacientes a los que les fueron dadas las benzodiacepinas durante la desintoxicación del alcohol a veces se vuelven adictos a ellas y pueden llegar a abusar de estas drogas obteniéndolas de forma ilegal, además de tener recaídas en el abuso del alcohol. En algunas ocasiones, se usan dosis elevadas de benzodiacepinas por sí solas para llegar a estados de alta excitación.
Existen en varios países lo que se llama el uso recreativo del diazepam, alprazolam, lorazepam, temazepam, triazolam, flunitrazepam y otras benzodiacepinas. Generalmente, estas drogas se ingieren por vía oral, a menudo en dosis mucho más elevadas que las que se usan con propósitos terapéuticos (por ej. 100 mg diarios de diazepam o la dosis equivalente de otro fármaco) pero algunos consumidores se inyectan las benzodiacepinas por vía intravenosa. En estos consumidores de altas dosis se produce un alto grado de tolerancia a las benzodiacepinas y, a pesar de que el consumo pueda ser intermitente, algunos se hacen adictos. La desintoxicación de estos pacientes puede resultar dificultosa, pues las reacciones debidas a la abstinencia pueden llegar a ser severas y hasta pueden provocar convulsiones.
Es posible que la población actual de consumidores de tipo "recreativo" sea relativamente pequeña, tal vez un décimo de la de los consumidores de dosis terapéuticas recetadas a largo plazo, pero probablemente equivalen a algunos centenares de miles en los EE. UU. y en Europa Occidental, y parece que estas cifras están en aumento. Un dato que tendría que llevar a la moderación es que la excesiva prescripción de benzodiacepinas, lo que hace que estas drogas se hallen en los botiquines de muchos hogares, las ha hecho fácilmente disponibles y, sin duda alguna, ayudó su ingreso en el contexto de las drogas ilegales. Actualmente, las fuentes utilizadas por los consumidores ilegales son recetas falsificadas, robos perpetrados en farmacias o importaciones ilegales.
Costes socioeconómicos derivados del uso prolongado de las benzodiacepinas. Los costes socioeconómicos derivados del alto nivel actual de uso prolongado de benzodiacepinas son considerables, si bien sea difícil cuantificarlos. La mayoría de estos costes ya se han mencionado más arriba y la Tabla 3 muestra un resumen de los mismos. Estas consecuencias podrían reducirse si disminuyera el número de recetas de benzodiacepinas para uso prolongado. Y a pesar de esto, muchos médicos siguen recetando benzodiacepinas y los pacientes que desean suspender la ingestión reciben poco o ningún apoyo o asesoramiento sobre cómo hacerlo. El capítulo siguientecontiene información práctica sobre la suspensión y esperamos que sea útil tanto para los consumidores de benzodiacepinas a largo plazo como para sus médicos.
Tabla 3. ALGUNOS COSTES SOCIOECONOMICOS DERIVADOS DEL USO PROLONGADO DE BENZODIACEPINAS
- Mayor riesgo de accidentes - de tráfico, domésticos, de trabajo.
- Mayor riesgo de mortalidad debida a sobredosis si se las combina con otras drogas.
- Mayor riesgos de intentos de suicidio, especialmente en personas deprimidas.
- Mayor riesgo de comportamiento agresivo y de agresiones físicas.
- Mayor riesgos de robos en las tiendas y de otros comportamientos antisociales.
- Contribución a la falta de armonía conyugal/doméstica y separaciones debidas a los efectos dañinos de los fármacos en las esferas emotiva y cognitiva.
- Contribución a la pérdida de trabajo, a la desocupación y a la pérdida de trabajo por razones de enfermedad.
- Costes derivados de investigaciones/consultas/internamientos en hospitales.
- Efectos adversos durante el embarazo y en los recién nacidos.
- Potencial dependencia y abuso (de tipo terapéutico y recreativo).
- Costes de las recetas de estas drogas.
- Costes derivados de pleitos legales.
BIBLIOGRAFIA RELACIONADA
- Ashton, H. Benzodiazepine withdrawal: outcome in 50 patients. British Journal of Addiction (1987) 82,665-671.
- Ashton, H. Guidelines for the rational use of benzodiazepines. When and what to use. Drugs (1994) 48,25-40.
- Ashton, H. Toxicity and adverse consequences of benzodiazepine use. Psychiatric Annals (1995) 25,158-165.
- Ashton, H. Benzodiazepine Abuse, Drugs and Dependence, Harwood Academic Publishers (2002), 197-212, Routledge, London & New York.
Exoneración de responsabilidad médica · Solicite su copia · Página principal de la Profesora Ashton
Versión inglesa · Otros idiomas
© Copyright 1999-2012, Professor C H Ashton, Institute of Neuroscience,
Newcastle University, Newcastle upon Tyne, NE4 5PL, England, UK

No hay comentarios:
Publicar un comentario